CT引导下经皮肺穿刺活检遇到的常见问题
在常规影像检查中,由于肺部部分病变影像学表现相仿,良恶性不易鉴别,同时,即使病灶倾向于恶性病变,由于缺乏足够的病理学依据,也无法对病变进行精准治疗。为了得到准确的诊断,CT引导下经皮肺穿刺活检能够取得细胞及组织标本,从而进行病理精确诊断。临床诊疗,诊断先行,精准的诊断能帮我们少走很多弯路,从而使患者尽快从治疗中获益。在日常工作中常常会遇到患者及家属关于穿刺活检各种各样的问题,本文总结了最常见的疑问,并对其进行解答。
疑问1:如果病变是恶性肿瘤,穿刺活检是否会刺激其生长或导致转移?
其实大可不必有这样的担忧,这样的情况发生概率极低,《胸部肿瘤经皮穿刺活检中国专家共识(2022版)》中指出,针道种植转移非常罕见,文献报道发生率仅为0.012%~0.061%,与穿刺活检给患者带来的益处相比,完全可以忽略不计。我院目前采用最为先进的同轴穿刺活检技术,可以大大地减少针道种植转移的发生。拔针时将针芯插入套管内作为保护,可以避免活检获取物沿针道脱落。
疑问2:穿刺前我已经做过CT平扫,为什么还要做增强CT?
术前对影像资料进行评估后,建议患者完善增强CT时,有时会被质疑是否有必要以及是否存在重复检查的问题,其实在穿刺活检术中有一条准则就是“无增强,不穿刺”。这是为什么呢?通过静脉注射对比剂进行增强CT,可以更清楚地显示平扫上看不见的血管,以及与纵隔肺门大血管的毗邻结构,从而避开穿刺路径上的血管以及病灶内的滋养血管,降低出血风险;同时可以更好地显示病灶的血供情况,区分病灶活性区与坏死区,指导穿刺部位,从而提高穿刺的阳性率。因此,通过增强CT检查,有效避开危险大血管、减少手术带来的出血风险、提高穿刺结果的阳性率来说是极有必要的。
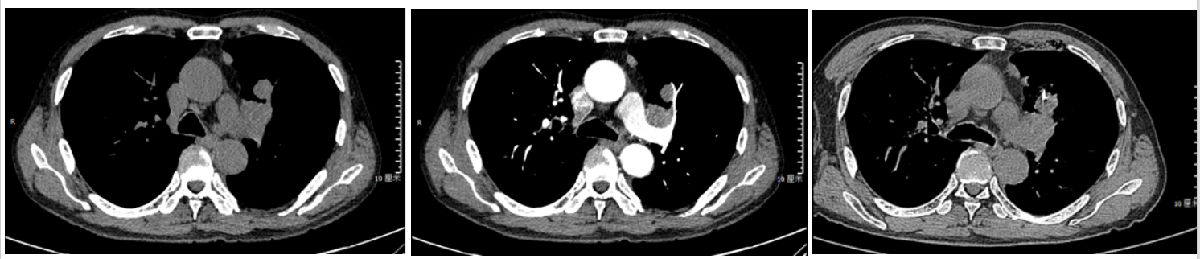
病例1:患者为中年男性,59岁,咳嗽咳痰3月,发现肺部占位3天。胸部CT发现左肺上叶占位性病变,平扫病灶为等密度影(图1),增强扫描发现病灶与肺动脉分支紧贴走行(图2),CT引导下肺部穿刺,巧妙避开肺动脉血管(图3),避免穿刺引发的大出血。
疑问3:医生,我比较怕疼,穿刺过程中能否全麻?
CT引导下穿刺活检为微创操作,穿刺过程中需要患者保持固定姿势不动,有些部位如位于肺底的病灶受呼吸运动影响比较大,因此需要患者的配合,当患者全程处于清醒状态,保持放松的心态,平静呼吸,有利于穿刺的操作。注射2%利多卡因(麻醉药)5毫升逐层浸润麻醉至胸膜,对于一般患者已无疼痛知觉,我们也会根据患者反应、麻醉效果及进针深度,可适当加量麻醉剂用量,这样患者更为舒适;充分的胸膜麻醉可以一定程度地减少胸膜反应的发生。
疑问4:医生,我做完之后没什么感觉和不适,可不可以不坐轮椅,自己走着回去?
手术过程中及穿刺结束后,常规会行CT扫描,以判断有无气胸、出血等即刻并发症发生。有的病人术后虽然当即没有发生并发症,但若自己走回病房,剧烈运动等有可能会导致迟发性气胸等并发症的出现。因此,术后应坐轮椅返回病房且卧床休息24小时,谨遵医嘱,并随诊观察,才能更好地避免并发症的发生。

疑问5:病理结果多久能出?
一般需要至少3个工作日,从穿刺活检取得的标本通过固定液保存之后,送到病理科还需脱水、浸蜡、包埋、石蜡切片才能完成制片,在显微镜下对病变组织进行形态结构观察。有时还需加做免疫组化等特殊染色辅助诊断及鉴别。由于制片过程复杂性的客观存在,且病理科医生需要仔细显微观察和判读结果,所以希望大家在标本送检后能够耐心等待。明确诊断之后,再制定治疗方案,才能更好开展下一步治疗。
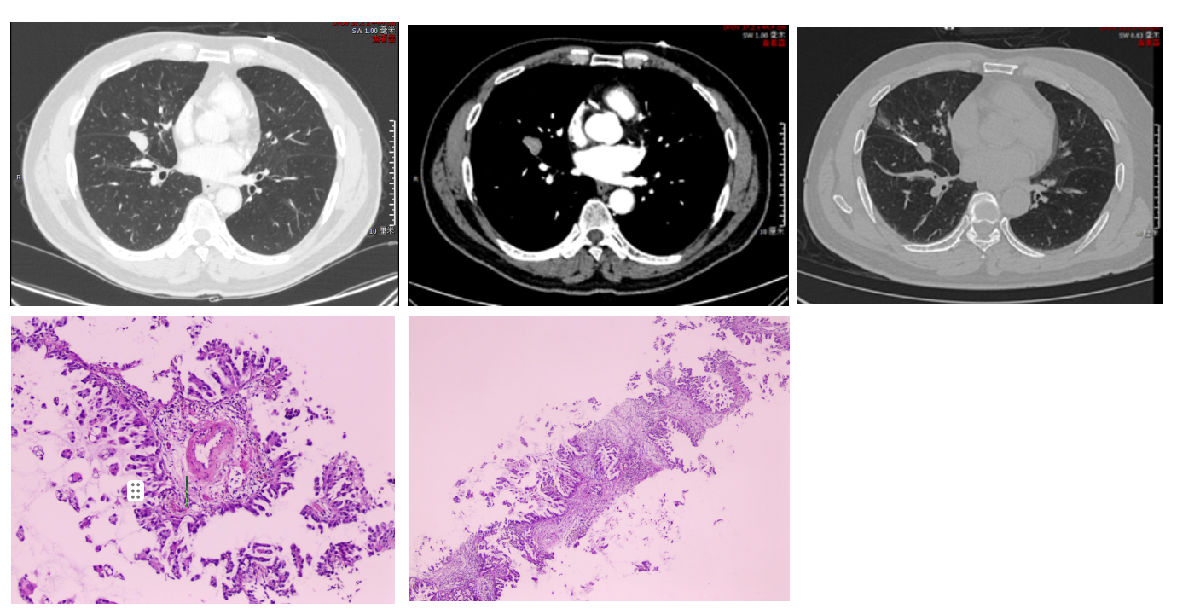
病例2:患者为老年男性,68岁,发现右肺中叶占位1年余。CT提示右肺中叶外侧段占位性病变(图1),增强CT病灶内见细小血管穿行(图2),行CT引导下肺穿刺(图3),病理结果提示(图4、5):(右中肺结节穿刺活检标本)腺癌(微乳头型);免疫组化:ALK-D5F3(-),CD34(部分间质缺失), CD68( - ),CK(+),CK20(-),CK7(+),EGFR(+),Ki-67(3%+),NapsinA(+),P40(-),P53(强+),P63(-),SMA(-),TTF-1(+),细菌真菌荧光(-),弹力纤维(弹力膜完整)。
以上就是大家关注的CT引导下肺穿刺活检术中常遇到的疑问,术前良好的沟通,有助于解开患者及家属心中的疑惑,有益于穿刺活检中的顺利配合,为疾病诊治提供更可靠的诊断依据,提高患者的整体疗效!
撰稿:放射科冉雄